【健康醫療網/記者林則澄報導】每年3月第二週是「世界青光眼週」,衛生福利部統計,截至2024年底全台青光眼患者已超過52.5萬人,且每年平均以約5%的速度增加。32歲蘇先生回憶,他25歲意外診斷出青光眼,原本規律點眼藥水治療,3年後右眼視力仍急遽下降。眼科醫師提醒,青光眼屬於不可逆的視神經退化疾病,臨床估計約有5至8成患者並不知道自己罹病,尤其亞洲族群的正常眼壓型青光眼高於全球平均值,更易延誤診斷,建議高風險族群或35歲以上民眾應定期檢查,持續追蹤視野缺損值(MD值)變化,以延緩失明風險。
四分之一患者未滿50歲 早期可能無症狀
衛福部中央健康保險醫療統計年報顯示,截至2024年底50歲以下青光眼患者人數高達12萬2659人,占整體患者約四分之一,顯示年輕族群同樣可能受到影響。三軍總醫院青光眼專科醫師陳怡豪表示,青光眼患者的視神經會逐漸退化,為不可逆的疾病,由於早期多從周邊視野開始受損,若為單眼病灶,另一隻眼睛會自動補償視野缺失,因此不易察覺,臨床估計高達50至80%的患者並不知道自己罹病,多數是在體檢或因其他眼疾就醫時才意外發現,而當患者實際感覺視力變差時,視神經往往已萎縮到一定程度,治療成效也大受影響。
台灣青光眼關懷協會理事長暨三軍總醫院青光眼專科醫師呂大文也說,治療青光眼的目的不是讓視力恢復到以往水準,而是讓減緩退化,以利於守住視野的水平線,民眾若沒有及早發現與控制,視野範圍可能隨病程逐漸縮小,一旦進入青光眼晚期,治療空間將明顯受限。
 ▲呂大文醫師在記者會上分享關於青光眼的衛教知識。
▲呂大文醫師在記者會上分享關於青光眼的衛教知識。
別只量眼壓 關鍵在視野MD值與惡化速度
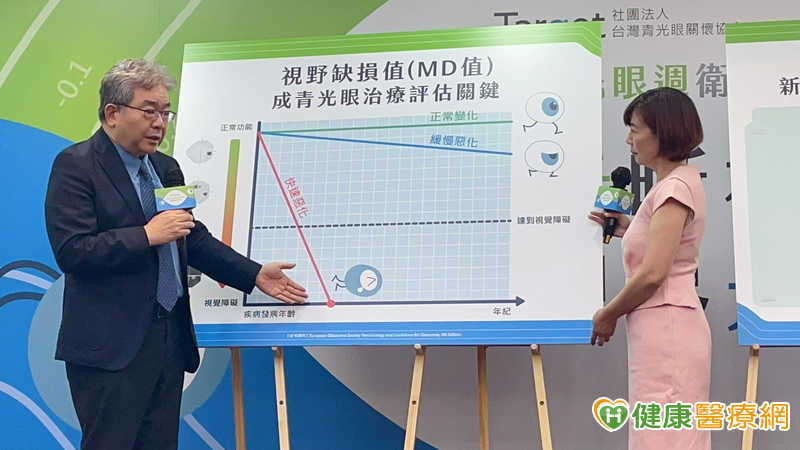
陳怡豪醫師強調,亞洲族群中正常眼壓型青光眼比例約85%高於全球平均約40%,因此眼壓正常不代表沒有青光眼,完整評估需包含眼壓檢查、眼底攝影、視神經斷層掃描(OCT)及視野檢查,其中視野檢查的「視野缺損值(Mean Deviation,簡稱MD值)」是判斷青光眼嚴重度與追蹤惡化速度的重要指標;一般而言,MD值介於0至-6dB屬輕度,-6至-12dB為中度,超過-15dB時,多數患者的生活功能已受影響,若接近-30dB時,則視功能接近喪失。
陳怡豪醫師解釋,青光眼治療的核心目標在於控制視野的下降速率,若每年惡化1dB,30年可能流失30dB視野,因此若能控制在每年約0.3dB,則多數患者終生仍可維持可用視力,尤其是年輕患者,因病程時間往往較長,若惡化速度偏快,累積的視野損失將更為顯著,因此治療策略往往需更積極。
高度近視與特定族群須留意 急性發作恐與藥物有關
呂大文醫師提醒,500度以上的高度近視者、有青光眼家族史及長期使用類固醇者為青光眼高風險族群,應建立視野檢查的基準值並定期追蹤。此外,部分50歲以上且身高較矮有遠視的女性,則須留意急性閉鎖型青光眼風險。他也指出,氣溫劇烈變化或服用含副交感神經阻斷劑的感冒藥、腸胃藥物,可能造成瞳孔放大,誘發急性青光眼發作,出現劇烈頭痛、噁心、視力驟降等症狀,應立即就醫,另於季節交替期間,臨床上的急性案例確實增加,同樣不可輕忽。
藥物、雷射與手術 3大治療策略
林口長庚紀念醫院青光眼科醫師李泳松表示,青光眼治療分為藥物、雷射與手術3大方向。藥物為第一線治療,但長期使用可能面臨遵醫囑困難、副作用或與慢性病藥物交互影響,若藥物控制不佳或惡化速度偏快,醫師會評估是否進一步採取雷射或手術。
傳統手術需建立新的房水排出通道,侵入性較高,而微創導管手術則透過細小導管植入,減少組織切割與縫合範圍,恢復期較短,李泳松醫師指出,微創手術提供中早期患者另一種選擇,但仍須依個別眼部條件評估,並非所有患者皆適用。
右眼莫名剩一半視野 32歲男健檢才知惡化
32歲蘇先生回憶,自己25歲確診青光眼後規律點藥3年,原本日常生活中未察覺異常感,開車與其他用眼活動皆無不便,直到公司健檢發現右眼視野僅剩原有的一半,轉診至醫學中心後才知道眼壓已高達40mmHg,且視野缺損值明顯下降,才驚覺病情惡化。他坦言當時對手術十分猶豫,經查詢資料與醫師討論後決定接受微創導管手術,術後眼壓穩定,也逐步減少對藥物依賴。
長期追蹤趨勢 比單次檢查數值更重要
呂大文醫師建議,一般民眾若無特殊風險,35歲後可定期接受完整眼科檢查,遠比等到不舒服再檢查更好。陳怡豪醫師補充,尤其年輕或中重度青光眼患者,需關注MD值長期變化的趨勢,若視野缺損值出現加速下降,就代表惡化速度偏快,應盡早與醫師討論是否調整治療方式,將每年視野流失幅度壓低,才能在長時間的病程中守住可用視力。
【延伸閱讀】
為何青光眼一定要控眼壓?醫解析「青光眼導流支架」微創手術新選擇!
資料來源:健康醫療網 https://www.healthnews.com.tw/readnews.php?id=67891
喜歡本文請按讚並分享給好友!
更多健康資訊:健康醫療網https://www.healthnews.com.tw


